Что такое аритмия симптомы. Аритмия сердца: симптомы и лечение. За счет чего обеспечивается нормальный ритм сердца
Когда сердце бьется очень быстро либо, наоборот, пульс замедляется - это аритмия. Чтобы установить какие неполадки происходят в организме, нужно измерить давление при аритмии. Сделать это можно с помощью разных методов. Чтобы провести измерения, нужно придерживаться нескольких правил и делать замеры несколько раз в день для более точного определения сердечного ритма и давления.
Причины и симптомы аритмии
Сердце человека в среднем делает 60-70 сокращений за минуту. Общее определение, которое характеризует перебои в работе сердца - это аритмия. Ритм нарушается из-за того, что сосуды сужаются либо расширяются, отсюда возникают проблемы с поступлением крови в сердечную мышцу. Распознать аритмию можно по таким признакам:
- нарушение сердечного ритма;
- быстрая утомляемость;
- одышка;
- побледнение кожных покровов;
- боль в груди;
- головная боль.
Как и где проводится измерение ЧСС?
Частота сердечных сокращений (ЧСС) - это количество сокращений желудочков за 60 секунд. Почувствовать, как сокращается сердечная мышца, можно положив руку на запястье, сгиб локтя, нащупав артериальную вену на шее. Чтобы посчитать ЧСС, нужно положить руку на пульсирующую вену и посчитать количество ударов за 60 секунд или за 30, но потом умножить полученную цифру на 2. Полученный результат и есть частотой сердечного ритма. Чтобы показания были максимально точными, измерение частоты ритма нужно проводить на протяжении нескольких дней в одно и то же время. Перед процедурой нужно:
Укажите своё давление
Двигайте ползунки
- за два часа не кушать;
- не пить горячих напитков;
- не волноваться;
- не заниматься спортом.
Тонометры при аритмии
 После проведения и расшифровки ЭКГ, врач должен выявить определенные отклонения от нормы.
После проведения и расшифровки ЭКГ, врач должен выявить определенные отклонения от нормы. Тонометры для измерения давления бывают 2-х видов - механические и автоматические. Электронный тонометр подойдет тем, кто живет один или его домочадцы не имеют опыта обращения с механическим прибором. Выбирая автоматический аппарат, следует внимательно ознакомиться с его функциями и выбрать тот, что показывает аритмию, а не просто систолическое и диастолическое давление. Для более точного результата на тонометре проводить замер давления нужно соблюдая те же правила, что и для измерения ЧСС.
Обследование на ЭКГ при аритмии
ЭКГ является одним из самых точных диагностических приборов, позволяющих сразу определить тип заболевания сердечно-сосудистой системы. Иногда при нарушении работы сердечной мышцы может проводиться ЭКГ с нагрузкой, когда больному нужно сделать определенные физические упражнения, а после сразу измеряют ЧСС. В остальном же это процедура статическая, но требующая опытности врача и подготовки пациента.
Подготовка к ЭКГ
Чтобы результат был точным нужно придерживаться некоторых правил. Прежде всего, следует сообщить врачу о том, какими заболеваниями страдает пациент, так как их наличие влияет на . Пациенту перед процедурой нужно:
- не употреблять алкоголь;
- не курить;
- не париться в бане;
- избегать стрессов;
- кушать только легкую пищу;
- пить меньше жидкости;
- не заниматься физкультурой;
- успокоится перед проведением процедуры.
Проведение ЭКГ
Сама процедура занимает порядка 15 минут. Во время нее к груди, рукам и ногам пациента присоединяют несколько электродов, задача которых передать импульсы сердечных сокращений на экран монитора, а оттуда изображение ритмов сердца идет на бумагу. Уже через 10 минут после завершения обследования врачи выдают заключение.
Расшифровка кардиограммы
На бумаге работа сердечной мышцы показывается в виде кривой линии с интервалами, зубцами и сегментами которые демонстрируют работу сердечной мышцы. Это помогает увидеть ритм сокращений мышцы при мерцательной аритмии, которую диагностирую чаще всего, так как она наиболее распространена среди сердечных заболеваний и является предвестником сердечной недостаточности, возможного инфаркта миокарда и ишемической болезни.

Бывает, что при аритмии для постановки точного диагноза одной кардиограммы недостаточно. В таких случаях врачи проводят пациенту суточную регистрацию ЭКГ или метод Холтера. К телу прикрепляется датчик, считывающий сокращения миокарда и передающий показания на компьютер в режиме реального времени. Продолжительность измерений - сутки.
– это нарушение ритма. Когда говорят об аритмии сердца, имеется в виду нарушение частоты, ритмичности и последовательности возбуждения и сокращения сердца.
Аритмии могут быть с благоприятным прогнозом и угрожающие жизни. Как правило, мы не чувствуем биения сердца (в обычном состоянии, когда не волнуемся), если с ним все хорошо. Однако при аритмии можно почувствовать перебои, замирание сердца либо резкое хаотическое сердцебиение.
Причины аритмии
Обычно выделяют следующие группы причин аритмий:
- функциональные (психогенные, рефлекторные);
- органические (пороки сердца, кардиомиопатии, миокардиодистрофии, кардиты, ИБС и т. д.);
- токсические (например, передозировка препаратов наперстянки);
- гормональные (например, дисбаланс гормонов щитовидной железы);
- дизэлектролитные (например, изменения уровня калия в крови);
- механические (операции, травмы);
- врожденные (например, WPW синдром).
Аритмия возникает при изменении условий возбуждения сердечной мышцы или путей его распространения. Возникать аритмии могут по нескольким причинам – от функциональных нарушений до органических поражений сердца. Иногда аритмия может возникать у людей с врожденными пороками проводящей системы сердца. Большую роль в возникновении аритмии играет состояние нервной системы. Например, психическое, эмоциональное напряжение вызывает изменения в темпе, а зачастую - и в ритме сердечных сокращений, в том числе и у здоровых людей.
Аритмия нередко возникает у людей с заболеваниями центральной и вегетативной нервной системы. Разные заболевания, сопровождающиеся нарушением анатомической структуры сердца или происходящих в нем обменных процессов, вызывают различные по продолжительности и характеру виды аритмий, и установить диагноз может только врач, учитывая данные комплексного обследования, в том числе электрокардиограммы.
Симптомы аритмии
В зависимости от нарушенной функции сердца выделяют несколько групп аритмий: по нарушениям автоматизма, возбудимости, проводимости, смешанные аритмии. Чаще всего встречаются следующие нарушения ритма:
Синусовая тахикардия
Учащение ритма до 120-220 сокращений в минуту). У здоровых людей она возникает при физических и эмоциональных нагрузках, однако после них частота пульса через некоторое время возвращается к норме. Стойкое же учащение синусового ритма до 100-140 ударов в минуту наблюдается при сердечной недостаточности, нарушении функции щитовидной железы, анемии, заболеваниях нервной системы.
У пациентов наблюдается усиленное сердцебиение с неприятными, возможно, болевыми ощущениями в области сердца. Причиной такой тахикардии могут быть бытовые, токсические и лекарственные воздействия. Стоит устранить эту причину, как состояние нормализуется и назначения каких-либо специальных препаратов не требуется.
Пароксизмальная тахикардия
Внезапное учащение сердцебиения в состоянии покоя до 140-200 ударов в минуту. Ритм сердца при этом обычно правильный. В момент приступа больной, как правило, ощущает сердцебиение, иногда слабость, чувство стеснения или боль за грудиной, одышку, страх. Могут отмечаться бледность кожных покровов, цианоз губ, пульсация вен на шее, снижение артериального давления. Пароксизмальная тахикардия может быть наджелудочковой и желудочковой. Состояние больного при пароксизмальной тахикардии, как правило, является неотложным, требует вызова кардиобригады и осуществления реанимационных действий.
Брадикардия
Брадикардия - падение ритма сердца до 60-40 и менее сокращений в минуту. Чаще встречается при неврозах, патологии органов пищеварения. Проявления головокружения, иногда потери сознания, быстрая утомляемость, нестабильное артериальное давление (артериальная гипертензия вследствие низкого середечного ритма). Если у человека обнаружена незначительная брадикардия, и заболеваний сердца при этом нет, то, как правило, она не требует специального лечения. Если же в основе нарушения лежит какой-то патологический процесс, то терапия направлена на лечение основного заболевания (например, стенокардии, миокардита и др.).
При этом назначаются средства, корректирующие электролитный баланс, углеводный обмен, а также устраняющие гипоксию (кислородное голодание). Сердечный ритм после этого должен прийти в норму. Но в случаях, когда аритмия угрожает жизни человека, резко нарушает гемодинамику (кровообращение), нужно прибегать к использованию антиаритмических препаратов. Прием этих лекарств должен строго контролироваться врачом, так как они не являются безопасными.
Экстрасистолия
Экстрасистолия - преждевременное сокращение сердца или его отделов. Может протекать бессимптомно, в ряде случаев больной ощущает «толчок» в груди, «остановку» сердца или пульсацию в подложечной области. При неврозах и рефлекторных экстрасистолиях у людей с заболеваниями внутренних органов наиболее важное значение имеет коррекция питания и образа жизни, а также лечение основной и сопутствующей патологии.
Мерцательная аритмия
Мерцательная аритмия - сокращения сердца, чаще всего неправильные, беспорядочные, от 50 до 480 ударов в минуту. При мерцательной аритмии происходит хаотическое сокращение мышечных волокон предсердий, но предсердия в целом не сокращаются, продолжительность сердечных циклов значительно колеблется и носит случайный характер, желудочки своевременно не возбуждаются, сокращаются неритмично, с частотой 250-300 ударов в минуту, нарушается координация между сокращениями предсердий и желудочков. Мерцательная аритмия может иметь более или менее постоянный характер или проявляться в виде приступов.
Сердцебиение
Сердцебиение - ощущение учащенных или усиленных сокращений сердца. В норме у здоровых людей без признаков сердечных патологий сердцебиения возникают по причине возбудимости нервного аппарата, регулирующего деятельность сердца, под влиянием большой физической нагрузки, волнения, высокой температуры воздуха, злоупотребления табаком, алкоголем, крепким чаем, кофе. Сердцебиение возникает также при заболеваниях сердечно-сосудистой системы, при болезнях, протекающих с лихорадкой. Иногда подобное состояние возникает даже при незначительном физическом напряжении или вовсе в состоянии покоя, может сопровождаться чувством страха.
Диагностика аритмии
Основным методом диагностики аритмий является ЭКГ - электрокардиограмма. Электрокардиограмма - графическая запись электрических потенциалов, сопровождающих работу сердца, на движущейся бумажной ленте. Запись электрокардиограммы производится с помощью специального прибора – электрокардиографа, небольшого по размеру аппарата, оснащенного специальными датчиками и панелями. Этот метод исследования биоэлектрической активности сердца остается одним из самых распространенных и неотъемлемых методов кардиологической диагностики как у взрослых, так и у детей.
Электрокардиограмма является незаменимым методом в диагностике нарушений ритма и проводимости гипертрофии желудочков и предсердий, ишемической болезни сердца, инфарктов миокарда и других заболеваний сердца. Оно дает врачам информацию о частоте сокращений сердца и его ритме, а также позволяет зарегистрировать нарушения, которые возникают, если сердце не получает достаточно кислорода. Часто электрокардиограмма снимается много раз, когда пациент находится в больнице. Это позволяет оценить эффективность лечения или другие динамично изменяющиеся показатели.
Лечение аритмии
В ряде случаев аритмии, если не являются признаками серьезных заболевания – например, стенокардита, миокардита – могут и не потребовать лечения. В этом случае пациенту рекомендуется полноценный отдых и отказ от вредных привычек, соблюдение специальной диеты, умеренные физические нагрузки, меры профилактики стрессов и расстройств и т.д. Если же аритмия свидетельствует о каком-либо серьезном патологическом состоянии сердечно-сосудистой системы, тогда кардиологи проведут полноценную диагностику, выявят причину Вашего заболевания и проведут тщательное комплексное лечение. Как правило, в результате устранения основной причины аритмия исчезает.
Вопросы и ответы по теме "Аритмия"
Вопрос: Доброго времени суток. Подскажите, пожалуйста, какова вероятность заболевания ребенка, если у мужа скрытая аритмия сердца (ему передалось от матери)?
Ответ: Здравствуйте. Надо сделать ребенку УЗИ сердца. Это уже поможет на 90% ответить на ваш вопрос. Совсем необязательно, что это должно передаться по наследству, но лучше выявить дефект как можно раньше, если он есть.
Вопрос: У меня сердце бьется неритмично, но никогда не беспокоит. Можно ли при этом заниматься спортом давая нагрузки на тело?
Ответ: Здравствуйте. Нет, нельзя. Прежде всего надо разобраться, какое именно у Вас нарушение ритма сердца. Как давно Вы отметили неритмичные сердцебиения? Это приступы или постоянное неритмичное сердцебиение? Сколько Вам лет? Что на ЭКГ? Каковы данные суточного ЭКГ мониторирования? Аритмия может не беспокоить, но быть опасной: например, иногда при неправильном ритме сердце учащенное сокращение предсердий (например, при нагрузке) по скрытым путям может передаваться на желудочки, а вот это уже серьезно. Но, может, это и единичные экстрасистолы, которые встречаются у здоровых людей. Чтобы ответить на эти вопросы необходимо обследование и консультация кардиолога для Вашего спокойствия.
Вопрос: Пришла повестка в армию,мне интересно берут ли с таким диагнозом?
Ответ: В зависимости от вида аритмии и степени ее выраженности.
Вопрос: Последнее время неожиданно по нескольку раз в день начинает сильно биться сердце, появляется какая-то слабость, лёгкое головокружение. Сдавал кровь на анализ, сказали что повышеный гемоглобин. Может ли повышение гемоглобина в крови так влиять на самочуствие?
Ответ: Вам необходима консультация кардиолога - по описанной Вами клинической картине - это сердечная аритмия(пароксизмальная тахикардия. Необходимо ЭКГ исследование, суточное мониторирование сердечного ритма по Холтеру.
Вопрос: Здравствуйте! На днях я мерила давление и оказалось, что у меня аритмия, и через несколько дней было наличие аритмии. Месяца два у меня колит сердце, я думала что это по неврологии до этого мне ставили межреберную невралгию. Прошла курс лечение. Хронологические заболевания: холецистит, гастрит.
Ответ: Обратитесь за консультацией к кардиологу, пройдите ЭКГ, сдайте ионограмму и общий анализ крови. Не затягивайте с визитом к врачу.
Вопрос: Здравствуйте! Дочке 3,5 года, кардиолог по результатам ЭКГ поставила диагноз - сопровендикулярная эксосестрапия и замещающие комплексы из аб-соединений (в написании могу ошибиться), ЧСС-68-115, аритмия. Сказали, что нужны дополнительные обследования. Ребенок без патологических заболеваний, беременность проходила нормально, экстренное кесарево сечения в результате слабости родовой деятельности. На учете у кардиолога раньше не состояла. Проблем со здоровьем не было. Из заболеваний - ОРЗ, фарингит. ЭКГ сделано на фоне заболевания фарингитом. Будьте добры, объясните, что это за диагноз кардиолога и какие нужны дополнительные обследования.
Ответ: Нужно определить причину данных экстросистолий. ЭКГ нужно повторно провести после излечения фарингита. Если повторное ЭКГ подтвердит наличие аритмии,то необходима консультация ревматолога и кардиолога. Аритмия - это патологическое состояние, характеризующееся нерегулярным сердечным ритмом.
Нарушения ритма сокращений сердца по регулярности, частоте и источнику ритма называется аритмией.
Аритмии определяются как при органическом поражении сердца (пороки сердца, инфаркт миокарда и проч.), так и при изменении водно-солевого баланса, сбоях в функционировании вегетативной, нервной системы, интоксикациях. Аритмии могут встречаться у совершенно здоровых людей как результат простуды, выраженного переутомления, а также после приема алкоголя.
Некоторые нарушения сердечного ритма человек может не ощущать, они не осложняются какими-либо последствиями (предсердная экстрасистолия, синусовая тахикардия), и в большинстве случаев говорят об имеющейся патологии, не затрагивающей сердце (к примеру, повышенной функции щитовидки). Самые опасные разновидности тахикардии – желудочковые, у 83 пациентов из 100 они заканчиваются летальным исходом. Не меньшую опасность для жизни представляют брадикардии, в особенности АВ-блокады, которые сопровождаются внезапными непродолжительными потерями сознания. Как свидетельствует статистика, они являются причиной внезапной смерти в 17 случаях из 100.
За счет чего обеспечивается нормальный ритм сердца
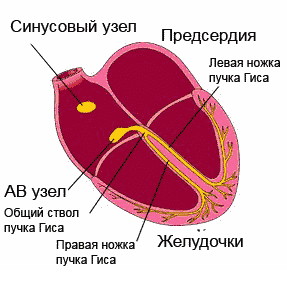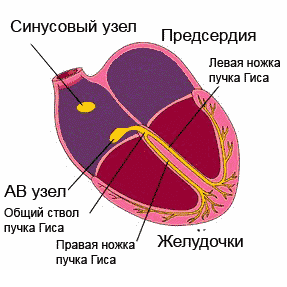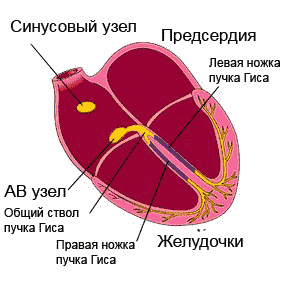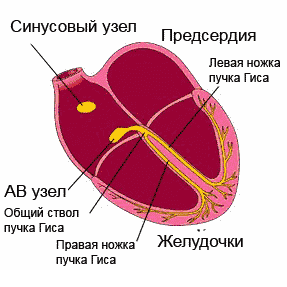
Нормальный сердечный ритм обеспечивает проводящая система сердца, представляющая собой последовательную сеть узлов («электростанций»), которая состоит из скоплений высокоспециализированных клеток. Эти клетки обладают способностью создавать и проводить по конкретным волокнам и пучкам электрические импульсы, вызывающие, в свою очередь, возбуждение и сокращение сердечной мышцы (миокарда).Несмотря на то, что генерировать электрические импульсы могут все элементы проводящей системы, синусовый узел (SA), который находится в правом предсердии, в верхней его части, является главной электростанцией. Он определяет нужную частоту работы сердца (для спокойного состояния норма 60-80 ударов за минуту, во сне количество ударов уменьшается, а при физических нагрузках, наоборот, возрастает).
Зародившиеся в синусовом узле импульсы, подобно солнечным лучам, распространяются во все стороны. Некоторые импульсы вызывают возбуждение и сокращение предсердий, еще часть импульсов направляется к следующей «электростанции» - АV-узлу (атриовентрикулярному узлу) по специальным путям. В этой точке происходит замедление движения импульса (предсердиям требуется время для сокращения и перегонки крови в желудочки). После этого происходит распространение импульсов к пучку Гиса , делящемуся, в свою очередь, на две ножки.
При помощи волокон Пуркинье правая ножка пучка проводит импульсы к сердцу, его правому желудочку. Соответственно, левая ножка пучка отправляет импульсы по направлению к левому желудочку, что вызывает их возбуждение и сокращение. Подобным образом строится ритмичная работа человеческого сердца.

Проблемы, которые могут появиться в работе проводящей системы сердца:
во-первых, в одной из «электростанций» может нарушиться образование импульса,
во-вторых, в одном из участков системы, которую мы описали выше, нарушается проведение импульса.
Как в первом, так и во втором случае, в роли основного проводника ритма выступает следующая по цепи «электростанция». Но при этом снижается частота сердечных сокращений.
Вывод: проводящая система сердца обладает многоуровневой защитой от резкой остановки деятельности сердца. Однако нарушения в ее работе имеют место быть. Такие нарушения и вызывают появление аритмии.
Виды аритмии
Аритмии представляют собой нарушения сердечного ритма, сопровождающиеся:урежением сердечных сокращений (меньше 60 ударов за минуту) – в таком случае речь идет о брадикардии (от слова bradi, что означает «редкий),
учащением сердечных сокращений (свыше 100 ударов за минуту) – это называется тахикардией (от слова tahi, означающего «частый),
нерегулярностью сердечных сокращений.
Известно много разновидностей аритмии. Ниже мы рассмотрим механизмы наиболее типичных и часто встречающихся видов.
Главные разновидности брадикардии:
АВ-блокада, или атриовентрикулярная блокада,
синдром слабости синусового узла.
Нерегулярный сердечный ритм:
экстрасистолия.
Главные разновидности тахикардии:
мерцательная аритмия - фибрилляция предсердий,
желудочковая тахикардия,
наджелудочковые, или суправентрикулярные, тахикардии.
Симптомы аритмии
Между симптомами редкого ритма (брадикардии) и частого ритма (тахикардии) имеются некоторые различия.Симптомы, сопровождающие брадикардию:
головокружение;
общая слабость;
потемнение в глазах;
одышка;
предобморочное состояние («хочется держаться за что-то, чтобы не упасть»);
быстрая утомляемость.
ВНИМАНИЕ! Опасными проявлениями брадикардии являются непродолжительные приступы потери сознания, длящиеся секунды, – «шел-шел, очнулся лежащим на полу». Перед подобным приступом у больного может появиться ощущение «прилива жара к голове».
NB! Брадикардии не свойственна длительная потеря сознания (больше 5-10 минут).
Симптомы, сопровождающие тахикардию:
одышка;
чувство учащенного сердцебиения;
быстрая утомляемость;
общая слабость.
ВНИМАНИЕ! Определенные виды тахикардии, такие как фибрилляция желудочков или желудочковая тахикардия, могут закончиться клинической смертью, поэтому требуется незамедлительная реанимация (дефибрилляция).
Появление аритмии
Способствовать возникновению аритмии в человеческом сердце могут:нарушение водно-солевого обмена (изменение уровня натрия, калия, магния, кальция в крови);
эндокринные нарушения: повышение в крови уровня гормонов надпочечников (адреналин) и щитовидной железы (тиреотоксикоз), снижение уровня сахара в крови;
интоксикации (курение, алкоголь, побочные действия лекарств, наркотические средства);
нарушение кислотно-щелочного баланса (изменение уровня углекислого газа и кислорода в крови);
пороки сердца;
атеросклероз (характеризуется сужением сосудов, что вызывает нарушение кровоснабжения сердца и органов);
сердечная недостаточность.
Причины аритмии
В упорядоченной работе проводящей сердечной системы могут появиться следующие проблемы:нарушение или особенности проведения импульса в каком-либо участке проводящей сердечной системы: трепетание предсердий, атриовентрикулярная блокада;
нарушение образования импульса в каком-либо из «звеньев» проводящей сердечной системы: избыточная (патологическая) активность - это экстрасистолия, наджелудочковые или желудочковые тахикардии.
Профилактика аритмии
В большинстве случаев аритмии являются признаком или осложнением основного заболевания. По этой причине предупреждением развития аритмий будет адекватное и вовремя начатое лечение имеющихся хронических или острых болезней.Когда точно определена разновидность аритмии, назначают вторичную профилактику.
Вторичную профилактику не проводят при брадикардии.
При тахикардиях применяют некоторые антиаритмические лекарственные средства: Антагонисты кальция (Дилтиазем, Верапамил); Соталекс; Адреноблокаторы (Эгилок, Анаприлин, Конкор, Атенолол); Кардарон; Пропанорм; Аллапинин
и другие.
ВНИМАНИЕ! Препараты, которые обладают антиаритмическим действием ни в коем случае нельзя принимать, не посоветовавшись с врачом, потому что на фоне их приема могут появиться опасные для жизни состояния, такие как, например, появление новой разновидности аритмии или усугубление ее течения.
Диагностика аритмии
На первых этапах диагностики аритмии важную роль играет определение клинических проявлений, свойственных нарушению сердечного ритма (об этом мы говорили в разделе «Симптомы аритмии»).На втором этапе проводится регистрация электрокардиограммы. Впрочем, выявить аритмию на кардиограмме можно, только при условии ее постоянства и устойчивости. Ввиду того что многие виды аритмии обладают пароксизмальным, то есть временным характером, зачастую появляется необходимость проведения Холтеровского мониторирования – 24-часовой регистрации электрокардиограммы. Для этого на теле больного устанавливают датчики, которые соединяются с компактным прибором, по размерам схожим с фотоаппаратом, постоянно регистрирующим электрокардиограмму при привычном жизненном режиме пациента. Есть вероятность, что и при таком мониторировании аритмия не будет выявлена.

Мониторирование по Холтеру
В таком случае назначают специальные исследования, которые могут спровоцировать появление аритмии и выявить ее механизм:
инвазивное (внутрисердечное) электрофизиологическое исследование;
тилт-тест;
чреспищеводная стимуляция сердца.
Лечение аритмии
Терапевтические мероприятие назначает врач, опираясь на данные о разновидности и тяжести аритмии. Лечить данное заболевание самостоятельно строго запрещено. Лечение аритмии, особенно на стадии выбора препарата, требует частого контроля электрокардиограммы.Лечение может быть двух видов:
лекарственными препаратами,
хирургическое (катетерная деструкция, установка электрокардиостимулятора).
Сердечные аритмии: причины, виды, признаки, диагностика, лечение, последствия
Аритмия, как правило, не является самостоятельной болезнью . Она часто присутствует, как симптом, свидетельствующий о появлении многих патологических состояний: порой — незначительных, а порой — довольно глубоких изменений, свойственных для серьезных заболеваний сердечно-сосудистой системы.
Аритмия сердца, возникшая впервые, очень пугает людей, даже если она сама по себе и не опасна. Скажем, редкая экстрасистолия, носящая, в общем-то, безобидный характер, может давать неприятные ощущения, при которых человеку кажется, что его сердечная деятельность просто остановилась. Сердце замирает, а потом возобновляет работу… А вдруг не возобновит?
Формы аритмии, не угрожающие здоровью и жизни, тем не менее, подлежат лечению , наряду с опасными аритмиями, если они мешают человеку жить и работать. Однако читателю, вероятно, захочется узнать о причинах возникновения нарушений сердечной деятельности, ведь многие аритмии способны закончиться смертью больного.
Опасно и не очень
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение ), поэтому виды аритмий можно представить следующим образом:
- , которая может быть связана с циклами дыхательной деятельности (учащение ритма на вдохе и урежение его на выдохе) или возникать независимо от дыхания, но указывать на какую-то сердечно-сосудистую патологию (ИБС в пожилом возрасте) или быть следствием , например, у подростков. Этот вид аритмии безобиден и специальных лечебных мероприятий не требует . На отмечается разница между сердечными циклами (> 0,05 с);

- устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь ;
- Синусовую характеризует правильный, но замедленный синусовый ритм (менее 60 уд/мин), связанный с и возникающий в результате чрезмерных физических нагрузок (у спортсменов-профессионалов), патологических изменений (не обязательно сердечно-сосудистых, например, язвенная болезнь), приема некоторых лекарственных препаратов (наперстянка, противоаритмические и гипотензивные средства). Терапия также направлена на ликвидацию причины, вызвавшую брадикардию, то есть, на основную болезнь;

- , возникающая при преждевременном возбуждении и сокращении какого-то одного отдела сердца или всех сразу, поэтому в зависимости от того, где, в каком месте образовался импульс, нарушивший нормальную последовательность сердечных сокращений, экстрасистолии делят на предсердные, желудочковые и вышедшие из атриовентрикулярного узла. Экстрасистолическая аритмия опасна, если она групповая, ранняя и частая, поскольку представляет угрозу для гемодинамики, а в результате может «перерасти» в желудочковую тахикардию или фибрилляцию желудочков , что будет иметь серьезные последствия. При инфаркте миокарда экстрасистолическая аритмия регистрируется в 100% случаев;

- , похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Аритмии, связанные с обычно хорошо регистрируются на ЭКГ, являются спутником и симптомом различной патологии и лечатся путем воздействия на основное заболевание. Блокады, дающие довольно часто (синоаурикулярная и атриовентрикулярная) брадикардию (40 ударов в минуту и ниже), считаются опасными для жизни и требуют установки кардиостимулятора, который компенсирует сердечную деятельность.
- , наряду с синдромом слабости синусового узла и атриовентрикулярной блокадой, следует рассмотреть и описать более подробно, поскольку они представляют собой, пожалуй, самые распространенные и сложные случаи нарушения сердечного ритма.
Аритмия, сердечные сокращения и их фиксация на ЭКГ на примере мерцательной
Общие причины нарушения ритма
Основой формирования аритмий служит отсутствие нормальных условий для образования возбуждения или преграды на пути его распространения. Кроме этого, нарушение ритма часто обусловлено изменением основных функциональных обязанностей сердца (автоматизм, возбудимость, проводимость). Причинами нарушений (или их сочетаний) могут стать и вызвать аритмию следующие факторы:
- Органическая или функциональная патология сердечно-сосудистой системы ( , );
- Некардиальные предпосылки , заставляющие сердце работать в экстремальных для него условиях, созданных нервно-рефлекторным влиянием (не всегда адекватным), нарушенной гормональной регуляцией, электролитным и кислотно-щелочным дисбалансом или эндокринными расстройствами;
- Заставляют сердце страдать физические и химические воздействия : употребление спиртных напитков, курение, перегревание и переохлаждение, травмы, недостаток кислорода, применение лекарственных препаратов (симпатомиметики, дигиталис, мочегонные средства);
- Идиопатические расстройства сердечного ритма при отсутствии всяких причин и изменений со стороны сердечно-сосудистой системы. Возможно, все-таки существуют какие-то тонкие, неуловимые изменения в сердце, которые пока не удается «поймать» даже с помощью современного оборудования. Именно в таком ракурсе обычно рассматривают возникновение у здорового человека идиовентрикулярного ритма , который, вообще-то, свойственный для очень тяжелых поражений сердца и терминальных состояний.
Мерцание и трепетание предсердий
Некоторые люди называют мерцательную аритмию мерцающей, что, в общем-то, хоть и не очень правильно, но вполне понятно, поскольку добавляется определяющее слово «аритмия» и врач (или интернет) всегда знает, о чем идет речь. Кстати, такая же ситуация складывается и со словом «синусная, синусный» (вместо синусовая, синусовый), но, если человек в поисках своей болезни, волнуясь, будет искать «синусный узел», то интернет-поисковик его, наверняка, направит в нужное русло и выдаст необходимую информацию, так что страшного в таких ошибках нет ничего. Это маленькое отступление, теперь по теме аритмий.

Мерцательная аритмия (МА) по частоте возникновения следует сразу за экстрасистолией и держит 2 место по распространенности. Она характеризуется формированием возбуждения и сокращения только в отдельных участках (волокнах) предсердия, когда эти процессы отсутствуют в целом. Такое хаотичное и беспорядочное возбуждение отдельных волокон препятствует прохождению импульсов в атриовентрикулярный узел, а также в желудочки, до которых единичные импульсы все же добираются, вызывают там возбуждение, отвечающее беспорядочными сокращениями. В зависимости от того, как часто происходят подобные события, выделяют 2 вида МА:
- Постоянную;
- Пароксизмальную, возникающую от случая к случаю с различной продолжительностью приступов.
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
- ЧСС менее 60 уд/мин – брадисистолическая ;
- 60-90 уд/мин – нормосистолическая ;
- Частота сердечных сокращений превышает 90 уд/мин – тахисистолическая .
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.

Причиной МА могут быть:
- Органическое поражение сердечной мышцы;
- Возрастные изменения (ишемическая болезнь сердца, часто в сочетании с артериальной гипертензией);
- У лиц молодого возраста: , клапанные пороки ( , аортальный порок);
- Нарушения функции щитовидной железы;
- Врожденная патология (пороки сердца);
- Острая и хроническая ;
- Инфаркт миокарда;
- Острое ;
- Миокардит, ;
- Кардиомиопатия.

Лечение. О таблетках и других лекарственных формах при трепетании и мерцании желудочков речь уже идти не может, поскольку необходима немедленная . Кроме этого, реанимационными мероприятиями предусмотрено обеспечение:
- Проходимости дыхательных путей;
- Проведения ;
- Осуществления дефибрилляции или электростимуляции сердца;
- Коррекции ацидоза, гипотонии, отека головного мозга и др.
Прогноз таких состояний, как правило, неблагоприятный, но, особенно, подобная ситуация опасна для больных, имеющих выраженную сердечную недостаточность или , то есть, возникновение трепетания и мерцания желудочков на фоне этой патологии все усилия медиков делает напрасными. Однако если вышеупомянутые патологические состояния отсутствуют, то своевременная и интенсивная реанимация может увенчаться успехом и человек будет оживлен.
Блокады (нарушение проводимости)
Наиболее частые места локализации блокад:
- Синоаурикулярный и атриовентрикулярный узлы;
- Предсердия;
- Ножки пучка Гиса и их разветвления;
- Мышца желудочков.
В зависимости от скорости проведения импульсов различают 3 степени блокад:
- 1 ст. — проведение импульсов замедленное, с выпадением части сокращений желудочков;
- 2 ст. — не может пройти какая-то часть импульсов (неполная блокада);
- 3 ст. – импульсы вообще не добираются до лежащих ниже отделов проводящей системы (блокада полная).
Нарушения проводимости, вызывающие сбой в сердечном ритме, разделяют по месту их возникновения:

Атриовентрикулярная блокада может создавать угрозу жизни
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности . А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная , отмечается тяжелая сердечная недостаточность , больному в экстренном порядке имплантируют искусственный водитель ритма .

Еще худших последствий можно ожидать от атриовентрикулярной блокады 3 степени — полной поперечной блокады. Поскольку проведение импульсов от предсердий к желудочкам через АВ узел полностью отсутствует, они начинают возбуждаться и сокращаться, как придется (независимо друг от друга). Если пульс становится ниже 20 уд/мин, можно наблюдать периодическую потерю сознания, сопровождающуюся судорогами, которые возникают в результате ишемии мозга. Это явление носит название приступов Адамса-Морганьи-Стокса , считается крайне тяжелым последствием и требует немедленных реанимационных мероприятий. В противном случае быстро наступает смерть.
Сложный случай – синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами (наперстянка, β-блокаторы, хинидин), которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.


Процесс радиочастотной абляции

После абляции: хаотичные импульсы не могут попадать в полость предсердия
Поменьше таблеток? А что взамен?
Можно попробовать лечить аритмию в домашних условиях, но при этом помнить, что аритмия аритмии – рознь. Некоторые формы даже медикаментозное лечение не берет, но в несложных случаях, возможно, и поможет сила растений. Только не следует ссылаться на факт, что противоаритмические препараты готовят на основе растений (ландыш, наперстянка, белладонна). Такими лекарствами в домашних условиях точно нельзя лечиться. Они ядовиты и применяются только в микродозах и могут быть произведены исключительно фармацевтической промышленностью.
Лечение аритмии в домашних условиях очень желательно начать с питания и режима дня. Как и при любой другой сердечной патологии, больному назначается диета № 10, исключающая жирное, жареное, маринованное, острое, соленое. Питание должно быть дробным, поскольку принимаемая с большими интервалами значительная по весу порция еды может сама спровоцировать аритмию (пищевая нагрузка). Увлечение крепким кофе и чаев, а тем более, напитками, содержащими алкоголь, к добру тоже не приведет, они могут стать источниками срыва ритма.
Многие «начинающие» больные в качестве народного средства очень хвалят боярышник. Он теперь и в таблетках есть (кстати, они довольно приятные на вкус) и в каплях в аптеке продается. Самый простой способ купить по пузырьку боярышника, пустырника и валерианы (спиртовые растворы!), смешать их и принимать по чайной ложечке трижды в день за полчаса до еды. Спокойствие – обеспечено, а заодно, даст Бог, и аритмия поутихнет.

Тем, кому по определенным обстоятельствам спиртовые настойки противопоказаны, лучше готовить лекарство из других народных средств.Например:
- 0,5 кг лимонов (мелко порезанных), заливают таким же количеством меда, перемешивают и добавляют толченые ядрышки 20 косточек абрикоса. Такую смесь едят. По столовой ложке дважды в день.
Лук с яблоком тоже, говорят, неплохое народное средство: всегда доступное, простое в приготовлении и на вкус ничего:
- Небольшая головка лука (измельченная) смешивается с протертым яблочком и принимается 2 раза в день между едой в течение месяца.
Или вот еще народный рецепт, очень хорош для летнего периода. У кого есть дача – лекарство на огороде растет:
- Корень сельдерея (тереть на терке) смешать с петрушкой, укропом и майонезом, правда, некоторые добавляют соль, но, наверное, это будет лишним, ведь она есть в майонезе.
Замечательно, если с помощью народных средств, об аритмии забудется, но если она все же будет продолжать докучать, то с этой проблемой нужно идти прямо к врачу, чтобы выяснить ее происхождение, степень опасности и подобрать лечение.
Видео: аритмия в программе «О самом главном»
Жители городов все чаще слышат о диагностировании у близких и знакомых людей аритмии сердца, симптомы и лечение которой им неизвестны. Поэтому нужно рассмотреть более детально, что такое аритмия и какова причина ее возникновения.
Это нарушение сердечного ритма, и возникает оно тогда, когда электрические импульсы, заставляющие сердце сокращаться, неправильно функционируют и вынуждают орган биться либо слишком быстро, либо очень медленно, нарушая ритм.
Заболевание встречается у многих людей, как правило, оно не опасно. Тогда человек может чувствовать, как будто его сердце выпадает из ритма, потом возвращается и продолжает биться ровно.
Аритмия может приводить к истощению сердечной мышцы, нарушению работы клапанов, увеличению размеров 1 или всех 4 полостей сердца.
Симптоматика
Аритмия проявляется не всегда. Человек может жить спокойно и не чувствовать нарушения сердечного ритма, а врач при диспансеризации может легко ее обнаружить и назначить лечение еще до того момента, как вдруг появятся какие-либо симптомы аритмии сердца.
Чаще все же нарушения ритма проявляются, что сказывается на изменении состояния человека. А как проявляется аритмия сердца? Чтобы понять, есть ли какие-нибудь сердечные нарушения, следует обратить внимание на следующие признаки заболевания, когда человек:
- ощущает сердцебиение и перебои ритма;
- чувствует, что сердце бьется слишком часто;
- ощущает, что слишком медленно бьется его сердце;
- испытывает боль в груди;
- мучается одышкой;
- чувствует головокружение;
- теряет сознание или находится в состоянии перед обмороком.
Но бывает, что и такие серьезные признаки нездорового состояния - это не обязательно проявление серьезных проблем с сердцем. Часто люди, даже когда ощущают аритмию, не имеют никакого заболевания. И наоборот, определенный человек, у которого нет никаких проявлений сердечной аритмии, на самом деле страдает сильной формой болезни, а вызвавший ее фактор неизвестен.
Причины аритмии сердца
 Что вызывает аритмию? Врачи отмечают, что причины аритмии сердца вполне предсказуемы. Если человек страдает сердечной болезнью, высоким артериальным давлением, сахарным диабетом, если он курит, слишком много пьет алкогольных напитков, кофеина, увлекается приемом лекарств и часто находится в состоянии стресса, то заболевание ему обеспечено.
Что вызывает аритмию? Врачи отмечают, что причины аритмии сердца вполне предсказуемы. Если человек страдает сердечной болезнью, высоким артериальным давлением, сахарным диабетом, если он курит, слишком много пьет алкогольных напитков, кофеина, увлекается приемом лекарств и часто находится в состоянии стресса, то заболевание ему обеспечено.
Особенно злоупотребление новомодными БАДами, препаратами из лекарственных трав легко приводит к мужской аритмии.Есть несколько состояний, которые однозначно отвечают на вопрос, от чего бывает аритмия сердца, причины при этом следующие:
- Неадекватное кровоснабжение, когда недостаточен приток крови к сердцу, что не позволяет клеткам формировать правильные электрические импульсы.
- Гибель мышцы сердца или ее повреждение, что влечет за собой изменение путей, по которым распространяется электрический импульс.
 Сильная аритмия появляется, когда человек страдает каким-либо сердечным заболеванием.
К примеру, наличие кардиомиопатии и ишемической болезни тоже провоцирует заболевание.
Сильная аритмия появляется, когда человек страдает каким-либо сердечным заболеванием.
К примеру, наличие кардиомиопатии и ишемической болезни тоже провоцирует заболевание.
Исследователи и врачи отмечают факторы риска, приводящие к аритмии, причины и симптомы которой не всегда ярко проявляются:
- генетика;
- болезни щитовидной железы;
- высокое давление;
- сахарный диабет, вызывающий патологию;
- электролитные нарушения;
- стимуляторы.
Нарушенный ритм сердца провоцирует инсульт и сердечную недостаточность.
Виды аритмии
 Синусовая тахикардия - увеличенная частота сокращений сердца, более 100 ударов в минуту. Она бывает практически у каждого человека после физической нагрузки, посещения бани и в жаркий день (от перегрева).
Синусовая тахикардия - увеличенная частота сокращений сердца, более 100 ударов в минуту. Она бывает практически у каждого человека после физической нагрузки, посещения бани и в жаркий день (от перегрева).
Тахикардия ощущается просто как сильное сердцебиение.
Может быть синусовая брадикардия - разреженная частота сокращений сердца, меньше 60 ударов в минуту.
Брадикардия возникает из-за высокого тонуса парасимпатической нервной системы и наблюдается даже у спортсменов.
 Брадикардия может проявляться повышением внутричерепного давления, снижением функции щитовидной железы (гипотиреоз), она провоцируется передозировкой лекарства, гипотонией, заболеваниями сердца и др. У такой аритмии сердца признаки бывают разные: больной высказывает жалобы на дискомфорт в области сердца, на слабость и появление холодного пота, головокружение, даже полуобморочные состояния.
Брадикардия может проявляться повышением внутричерепного давления, снижением функции щитовидной железы (гипотиреоз), она провоцируется передозировкой лекарства, гипотонией, заболеваниями сердца и др. У такой аритмии сердца признаки бывают разные: больной высказывает жалобы на дискомфорт в области сердца, на слабость и появление холодного пота, головокружение, даже полуобморочные состояния.
Может проявиться экстрасистолия - наиболее распространенная аритмия. Она возникает и у больных, и у здоровых людей оттого, что часто испытывают стресс, переутомление, принимают кофеин, курят и пьют алкогольные напитки. Часто наблюдается эта аритмия по утрам.
Норма для здорового человека - до 200 наджелудочковых и 200 желудочковых сокращений в сутки. У некоторых здоровых людей бывает больше - до нескольких десятков тысяч в сутки.
 Экстрасистолы абсолютно безопасны. У них есть еще другое название - «косметические аритмии». Но у лиц с пораженным сердцем (постинфарктный кардиосклероз, гипертрофия миокарда) экстрасистолы составляют дополнительный риск.
Экстрасистолы абсолютно безопасны. У них есть еще другое название - «косметические аритмии». Но у лиц с пораженным сердцем (постинфарктный кардиосклероз, гипертрофия миокарда) экстрасистолы составляют дополнительный риск.
Пароксизмальная тахикардия - правильный, но слишком частый ритм сокращений, провоцирующий слабость, повышенное потоотделение. Она и возникает, и исчезает внезапно. Причины ее появления похожи на экстрасистолию.
 Мерцательная аритмия - такая форма во время сна наблюдается чаще всего. При этом подразумевается как дневной, так и ночной сон. Для болезни характерна некоординированная электроактивность предсердий, которая затем проявляется ухудшением их сократительной функции. Сокращения бывают беспорядочными (неправильными).
Мерцательная аритмия - такая форма во время сна наблюдается чаще всего. При этом подразумевается как дневной, так и ночной сон. Для болезни характерна некоординированная электроактивность предсердий, которая затем проявляется ухудшением их сократительной функции. Сокращения бывают беспорядочными (неправильными).
Больные жалуются на одышку, ощущение трепетания в области сердца. Мерцательную аритмию следует лечить только в больнице, поэтому врачи, как только оказана первая помощь, немедленно госпитализируют больного.
Блокада сердца (АВ-блокада I, II, III степени) характеризуется периодическим пропаданием пульса в состоянии покоя. Отмечаются полные и неполные блокады. Такая аритмия часто вызывает обмороки и судороги. Полная блокада сердца приводит к сердечной недостаточности и внезапному летальному исходу.
 Желудочковая тахикардия всегда связана с дистрофией миокарда. Фибрилляция желудочков вызывает полную асинхронность сокращений отдельных волокон миокарда, проявлением чего становится недостаточный выброс крови, что приводит в некоторых случаях к полной остановке кровообращения.
Желудочковая тахикардия всегда связана с дистрофией миокарда. Фибрилляция желудочков вызывает полную асинхронность сокращений отдельных волокон миокарда, проявлением чего становится недостаточный выброс крови, что приводит в некоторых случаях к полной остановке кровообращения.
Наиболее опасны из перечисленных фибрилляция желудочков, желудочковая тахикардия и АВ-блокада III степени. Если у пациента обнаруживаются симптомы этих болезней, он должен срочно идти к кардиологу для уточнения диагноза, чтобы срочно начать лечение.
Как определить аритмию
На вопрос о том, как определить аритмию, врачи уверяют в точности лабораторных исследований и некоторых инструментальных, которые помогают в безошибочной постановке диагноза.
 Электрокардиография (ЭКГ) - самый популярный у врачей способ определения аритмии, симптомы и лечение которой врач определяет сам. При анализе электрокардиограммы определяется ритмичность и частота сокращений сердечной мышцы. Выясняется, как проходит электрический импульс по сердцу. Но обычная ЭКГ не выявит аритмию без приступа.
Электрокардиография (ЭКГ) - самый популярный у врачей способ определения аритмии, симптомы и лечение которой врач определяет сам. При анализе электрокардиограммы определяется ритмичность и частота сокращений сердечной мышцы. Выясняется, как проходит электрический импульс по сердцу. Но обычная ЭКГ не выявит аритмию без приступа.
Для этого используется холтеровский мониторинг ЭКГ, когда на сутки на грудную клетку больного наклеиваются электроды и присоединяются к небольшому прибору, записывающему показания ЭКГ.
Исследования крови помогают выяснить, сколько калия или гормонов щитовидной железы приводят к аритмии у конкретного больного.
 Эхокардиография (ЭХО-КГ) - ультразвуковое исследование сердца позволяет узнать, как работает сердце, каковы размеры и формы сердечных камер и клапанов. Такой метод дает возможность зафиксировать нарушение кровотока, патологические сокращения сердечной мышцы и наличие рубцов после инфаркта.
Эхокардиография (ЭХО-КГ) - ультразвуковое исследование сердца позволяет узнать, как работает сердце, каковы размеры и формы сердечных камер и клапанов. Такой метод дает возможность зафиксировать нарушение кровотока, патологические сокращения сердечной мышцы и наличие рубцов после инфаркта.
Применяют и стресс-тесты. Некоторые болезни сердца можно увидеть только тогда, когда сердце работает с определенной нагрузкой, поэтому и бьется чаще. Для этого применяется стресс-тест. Больному предлагают физическую нагрузку или вводят лекарство, вызывающее учащение ритма и увеличивающее работу миокарда.
Электрофизиологическое исследование (ЭФИ) проводят, чтобы диагностировать серьезные формы болезни. Для этого в паховую вену вставляют тонкий проводник, доводят его до предсердия и фиксируют электрический сигнал, что позволяет спровоцировать аритмию и понять, в чем заключается проблема.
Аритмии сердца у мужчин
У мужчины аритмия может возникнуть в любом возрасте. Иногда она наблюдается вне всякого заболевания и выявляется случайно.
В детстве чаще обнаруживается у мальчиков синусовая аритмия и тахикардия. Их фиксируют даже при рождении, и они объясняются отражением незрелости нервной регуляции. Сердечная мышца похожа на мышцы скелета.
 Нарушения ритма у мальчиков объясняются наличием врожденного порока сердца или хирургической операцией, иногда провоцируются другими болезнями. С пороком сердца рождается 6–8 мальчиков на 1000 родов. Частой причиной называется алкоголизм родителей. В этом случае аритмии встречаются самые разные.
Нарушения ритма у мальчиков объясняются наличием врожденного порока сердца или хирургической операцией, иногда провоцируются другими болезнями. С пороком сердца рождается 6–8 мальчиков на 1000 родов. Частой причиной называется алкоголизм родителей. В этом случае аритмии встречаются самые разные.
Интерес врачей останавливается на аритмии, которая обычно выявляется у призывников. Военкоматам нужны здоровые молодые мужчины, способные проходить службу в армии. Именно в это время выявляется синусовая тахикардия и некоторые другие аритмии в силу того, что современные молодые люди часто имеют слабую физическую подготовку.
 Мальчики, которые все время сидят за компьютерами и не выходят на свежий воздух, не занимаются спортом, оказываются физически слабыми, с нетренированным сердцем, которое требует в норме определенных нагрузок для правильного функционирования.
Мальчики, которые все время сидят за компьютерами и не выходят на свежий воздух, не занимаются спортом, оказываются физически слабыми, с нетренированным сердцем, которое требует в норме определенных нагрузок для правильного функционирования.
Другой вид аритмии сердца у мужчин почти не наблюдается, например блокады правой ножки пучка Гиса или синоаурикулярные блокады 2 степени, экстрасистолии. Они считаются возрастной нормой. В армию таких призывают без ущерба их здоровью. Патология у призывников бывает редко. Обычно это результат перенесенных операций по поводу врожденного порока сердца. Это результативно лечится.
Лечение аритмии
 Сердечная аритмия лечится с учетом того, какого вида заболевание, какова степень тяжести состояния больного и какой образ жизни он ведет. Не все состояния требуют обязательного лечения. Во всех случаях заболевания лечение подбирается индивидуально: либо медикаментозное, либо применяются хирургические процедуры.
Сердечная аритмия лечится с учетом того, какого вида заболевание, какова степень тяжести состояния больного и какой образ жизни он ведет. Не все состояния требуют обязательного лечения. Во всех случаях заболевания лечение подбирается индивидуально: либо медикаментозное, либо применяются хирургические процедуры.
В лечении применяются антиаритмические лекарства, которые обеспечивают контроль над частотой сердечных сокращений, кроме того, врач подбирает антитромбоцитарные или антикоагулянтные лекарства, чтобы снизить опасность формирования тромбов, вызывающих инсульт.
 Если медикаменты не позволяют контролировать неправильный ритм больного, тогда проводят метод кардиоверсии, проявляющийся в том, что в грудную клетку вводится действующий временно анестетик, позже воздействуют электрическим током, чтобы синхронизировать работу сердца и восстановить адекватный сердечный ритм.
Если медикаменты не позволяют контролировать неправильный ритм больного, тогда проводят метод кардиоверсии, проявляющийся в том, что в грудную клетку вводится действующий временно анестетик, позже воздействуют электрическим током, чтобы синхронизировать работу сердца и восстановить адекватный сердечный ритм.
Когда лечат фибрилляцию желудочков и желудочковую тахикардию, врачи используют кардиовертер-дефибриллятор, вживляемый в сердце, чтобы можно было поддерживать отслеживание и питание сердечной мышцы, провоцирующее ее сокращение в правильном ритме.
 Как ни странно, врачи говорят, что средства от аритмии, которые можно назвать универсальными, - это любые занятия физкультурой, быстрая пробежка по утрам, что позволяет сердцу получать энергию. Пробежка работает как предохранительный клапан двигателя при брадикардии.
Как ни странно, врачи говорят, что средства от аритмии, которые можно назвать универсальными, - это любые занятия физкультурой, быстрая пробежка по утрам, что позволяет сердцу получать энергию. Пробежка работает как предохранительный клапан двигателя при брадикардии.
Она увеличивает силу, работоспособность сердца, его производительность, нормализует пульс, соответственно, снижает частоту биения при тахикардии. Такая проблема наблюдается у женщин, имеющих низкий тонус и артериальное давление.
В любом случае обращайте внимание на проявляющиеся при аритмии признаки и своевременно обращайтесь за помощью!




